UNIDAD 2: DIETAS ESPECIALES
- Dieta blanda de fácil masticación
La dieta blanda de fácil masticación u odontológica consiste en una dieta variada y nutricionalmente completa que debe presentar una textura sólida y una consistencia blanda.
El objetivo dietético es adaptar la textura de los alimentos para facilitar la masticación y asegurar una ingesta nutricional adecuada.
Se indica en pacientes que tienen ciertos problemas de masticación y/o deglución: problemas dentales y/o prótesis dental, afecciones inflamatorias o disfagia a sólidos secundaria a enfermedades.
Respecto de la composición de la dieta, se debe componer de alimentos blandos y/o jugosos que permitan una masticación cómoda. Hay que evitar aquellos que sean difíciles de masticar o de formar el bolo, como:
- Carnes secas, filetes a la plancha. Es preferible utilizar carnes blancas (pollo, conejo, pavo) o carnes rojas blandas en estofado.
- Calamar o sepia debido a que presentan fibras. Utilizar pescados como fuente proteica, así como huevos en todas sus cocciones.
- Verduras y hortalizas crudas.
- Frutas frescas inmaduras, con hueso y cítricos (en pacientes con irritación o inflamación de la
cavidad oral). Se puede optar por fruta muy madura o en compotas, almíbar, frutas asadas, etcétera.
- Pan seco o biscotes. En este tipo de dieta es más recomendable utilizar pan de molde.
- Quesos muy secos.
- Frutos secos.
Por otro lado, es necesario evitar algunas técnicas culinarias que pueden resecar los alimentos o formar una capa dura, como la brasa, plancha, asados secos o frituras muy secas. Sin embargo, se pueden elegir cocciones como el vapor, hervidos, microondas, horno, estofados o guisos, que permiten conseguir la textura blanda de los alimentos.
Es importante elegir la dieta adecuada a las características de cada paciente. Los pacientes que precisan una dieta de fácil masticación disponen de suficiente capacidad para masticar, por lo tanto, no se recomienda administrar alimentos triturados porque entonces pierden esa capacidad.
Dietas progresivas
Las dietas progresivas son un tipo de dieta terapéutica específica que está indicada en las diferentes etapas evolutivas de la enfermedad. Se administran por fases y progresivamente según la evolución favorable del paciente y su tolerancia, con el fin de recuperar la ingesta oral normal.
Entre los objetivos principales de las dietas progresivas se encuentran:
- Favorecer el bienestar posprandial después del reposo de la funcionalidad digestiva.
- Restablecer el trofismo intestinal para evitar cuadros de malabsorción.
- Estimular gradualmente la funcionalidad del aparato digestivo.
Este tipo de dietas se indican en caso de necesidad de recuperar la funcionalidad digestiva, concretamente en:
- Pacientes en posoperatorio de cirujía mayor.
- Transición de la nutrición enteral y parenteral a la dieta oral.
- Reinicio de ingesta oral tras ayuno prolongado o íleo paralítico.
El algoritmo de prescripción de las dietas progresivas y su respectivo orden es:
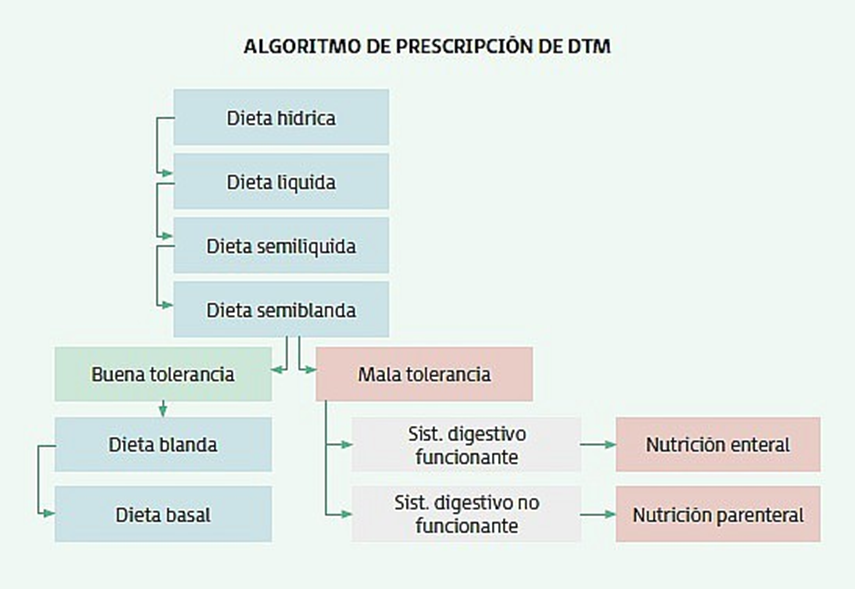
Es necesario individualizar la pauta de las dietas progresivas, ya que:
- Son dietas de transición hasta una alimentación oral normal (dieta basal).
- La duración en cada una de las fases dependerá de la evolución individual del paciente.
- No todos los pacientes tienen que pasar por todas las fases necesariamente, dependerá de su evolución y tolerancia.
La progresión de dietas se compone de las siguientes fases:
- Fase 1. Dieta hídrica. Por esta fase pasan pacientes que van a someterse a una prueba diagnóstica, una cirugía o durante el posoperatorio. La pauta de esta dieta debe ser de una duración corta (12, 24 o 48 horas como máximo). La consistencia es líquida y en cuanto al volumen es necesario aportar porciones pequeñas en cantidad progresivamente creciente según tolerancia. El aporte nutricional es prácticamente nulo, aportando escasas calorías mediante los hidratos de carbono. En cuanto a los alimentos que se deben administrar, son:
- Agua natural o mineral.
- Infusiones con aromatizantes suaves (canela, anís, manzanilla, etcétera).
- Edulcorantes calóricos (azúcar) en concentración entre 2% y 4%.
- Edulcorantes no calóricos en pacientes diabéticos.
- Fase 2. Dieta líquida. Consiste en suministrar agua y electrolitos para evitar la deshidratación del individuo ingresado.
Suele aplicarse en pacientes que, tras procesos de intensas diarreas y vómitos, se encuentran muy débiles.
Podemos encontrar dos subtipos:
– Dieta líquida clara: la duración de esta fase debe ser corta (entre 24 y 72 horas), la
consistencia es líquida y el aporte debe dividirse en varias tomas. El aporte nutricional es insuficiente y se basa en alimentos que a temperatura ambiente se encuentran en estado líquido, de fácil digestión y con mínimo residuo, es decir, con muy bajo aparte de fibra, lactosa y grasas. Los alimentos permitidos en esta fase son:
- Agua, infusiones, zumos de frutas no ácidas diluidos.
- Caldos claros sin grasa (vegetales).
- Gelatinas, azúcar, miel.
- Sal de mesa.
- Dieta líquida espesa o semilíquida: esta fase no debe ser superior a 48-72 horas, la consistencia es entre líquida y semilíquida y el aporte nutricional sigue siendo incompleto. En cuanto a los alimentos permitidos, además de los incluidos en la fase anterior, se introducen líquidos con mayor viscosidad:
- Lácteos fermentados desnatados y sin lactosa.
- Verduras, hortalizas y tubérculos.
- Frutas en almíbar triturada, compota, batidos o asadas.
- Grasas en poca cantidad.
- Cereales dextrinados en papilla.
- Condimentos suaves.
- Fase 3. Dieta semiblanda o semisólida. Esta pauta no debe prorrogarse más de 2-3 días y la consistencia es semiblanda.
El aporte nutricional sigue siendo incompleto, se caracteriza por aportar un bajo contenido de grasas y fibra, especialmente de la no fermentable, y se introducen alimentos sólidos que se pueden ablandar dentro de los líquidos. Asimismo, en esta fase ya se incluyen alimentos de origen animal triturados:
- Carnes magras (pollo, pavo, conejo) asadas o a la plancha.
- Pescado blanco (bacalao, merluza) asado, al vapor o plancha.
- Huevo en tortilla o revuelto.
- Pan tostado.
- Fase 4. Dieta blanda de fácil digestión. Es un tipo de DTM que tiene una consistencia blanda y un aporte nutricional completo con bajo contenido de grasas y fibra no fermentable, aunque se puede incluir lactosa. Como se ha comentado anteriormente, se deben utilizar técnicas culinarias sencillas y se suman a las fases anteriores los siguientes alimentos:
- Arroz, pasta y patata cocida.
- Lácteos desnatados.
- Verduras cocidas sin triturar.
- Pan blanco.
- Fase 5. Dieta normal, basal, general o estándar. Es una dieta muy semejante a la que puede realizar el individuo fuera del hospital, tiene una consistencia sólida y es nutricionalmente completa. En esta dieta ya se comienzan a utilizar técnicas culinarias más variadas y, además de los componentes de la dieta blanda, se añaden:
- Legumbres.
- Lácteos enteros.
- Ensaladas.
- Frutas frescas.
- Pescado azul y carnes rojas
La dieta basal hospitalaria suele incluir alimentos propios de la zona donde esté situado el hospital y en función de la estación del año se planifican diferentes menús que se recogen en el manual de dietas.
Por último, cabe señalar el concepto de dieta absoluta, que es la pauta dietética que consiste en privar totalmente la ingestión de alimentos, tanto líquidos como sólidos, durante un tiempo determinado.
Dietas hipoenergéticas o hipocalóricas
Las dietas hipocalóricas con las dietas que poseen un aporte energético inferior a los requerimientos habituales. Este tipo de dietas son aplicadas para tratar el sobrepeso y la obesidad.
La obesidad es una enfermedad caracterizada porque se produce un aumento de los depósitos grasos debido a un ingreso calórico superior al gasto energético del individuo.
Se da con mayor prevalencia en países desarrollados, donde la ingesta de productos ultraprocesados ricos en grasas y azúcares es cada vez mayor; además, se observa un importantísimo descenso en el consumo de frutas, verduras y cereales integrales, así como una menor actividad física.
Este problema está siendo cada vez más alarmante, puesto que la tasa de obesidad está afectando a la población infantil.
Por otro lado, hay que tener en cuenta que existen ciertas etapas de la vida más propensas a la ganancia de peso debido a cambios hormonales, como la adolescencia, el embarazo, la lactancia o la menopausia.
El diagnóstico de sobrepeso y obesidad se realiza mediante la valoración del estado nutricional.
Gracias a la recogida de los datos sobre la ingesta dietética para conocer el patrón alimentario, los parámetros antropométricos analizados para valorar el estado nutricional, así como la comprobación de parámetros bioquímicos de interés, se puede abordar al paciente de forma individualizada.
El fin que se ha de perseguir es llevar a cabo una educación nutricional que modifique sus hábitos alimentarios y de vida, acompañado de una pauta dietética adaptada a sus características y circunstancias para conseguir el máximo nivel de adherencia y así asegurar las metas propuestas y acordadas con el paciente.

